اختلال وحشت زدگی حمله شدید اضطراب همراه با احساس مرگ قریب الوقوع است. مشخصه اصلی اختلال پنیک، حملات و دورههای مجزای ترس شدید است.
اختلال وحشتزدگی و آگورافوبیا در DSM-5 از هم جدا شده اند. گزینههای قبلی در DSM-IV عبارت بودند از: اختلال وحشتزدگی بدون آگورافوبیا، اختلال وحشتزدگی با آگورافوبیا، و آگورافوبیا بدون سابقه اختلال وحشتزدگی. DSM-5 این دیاگنوزها را با دو اختلال متمایز جایگزین کرده است:
- اختلال وحشتزدگی
- آگورافوبیا
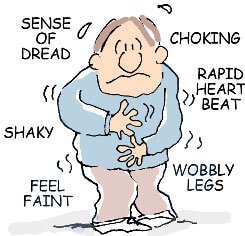
همانطور که از نامش پیداست، اختلال وحشت زدگی(panic disorder، اختلال پنیک) یعنی حملات مکرر وحشت یا اضطراب. این حملات با بعضی سمپتومهای فیزیکی همراه هستند، از جمله تپش قلب، تنفس سریع، سرگیجه، تعریق زیاد، تهوع، و لرزش. علاوه بر آن، ممکن است فرد به شدت رعب و دی پرسونالیزیشین(مسخ شخصیت) احساس کند. (دی پرسونالیزیشین حالتی است که در آن فرد احساس میکند “خودش نیست”، اعمال خود را از نگاه فرد دیگری تماشا میکند و هیچ کنترلی روی شرایط محیطی ندارد).
اکثر مردم، در زندگی خود، حداقل یک بار به حمله وحشت زدگی دچار میشوند، اما اختلال وحشت زدگی زمانی دیاگنوز میشود که حملات وحشت زدگی به طور دایم و غیر منتظره روی بدهند و تا یک ماه بعد، احتمال روی دادن دوباره آنها وجود داشته باشد. حملات وحشت زدگی برای بعضی افراد غیر قابل پیش بینی هستند ولی ممکن است برای دیگران با موقعیتها یا رویدادهای خاص (مثلاً، سوار اتوبوس یا مترو شدن) تداعی شود.
اختلال وحشت زدگی با تعدادی ترس و نگرانی که در فرد ایجاد میشود مرتبط است، از جمله: ترس از این که مبادا حملات وحشت زدگی علتهای پزشکی حاد داشته باشند (مثلاً، بیماری قلبی، صرع)، هر چند آزمایشهای پزشکی مکرر نشان میدهند که هیچ مشکل پزشکی وجود ندارد. بعضی دیگر فکر میکنند که در حال از دست دادن کنترل بر زندگی خود یا در حال دیوانه شدن هستند.
کسانی که از این اختلال رنج میبرند، در رفتار و زندگی خود تغییرات عمدهای به وجود میآورند. برای مثال، همیشه اطمینان حاصل میکنند که محلی “امن” در دسترس است تا در صورت روی دادن حمله وحشت زدگی بتوانند به آنجا پناه ببرند و این موضوع باعث میشود که آنها از موقعیتهای اجتماعی (تماس با دیگران) دور شوند و حتی شغل خود را ترک کنند. نگرانی درباره حملات آینده، اغلب رفتارهای اجتنابی ایجاد میکند و ترک “امنیت” خانه خود و رفتن به درون جامعه را مشکل میسازد. در این صورت گفته میشود که فرد به اختلال اضطراب وحشت زدگی مبتلاست.
شیوع اختلال وحشت زدگی
به گزارش DSM-5، نرخ شیوع ۱۲ ماهه اختلال وحشت زدگی در مردم آمریکا و چند کشور اروپایی حدود ۲ تا ۳ درصد در نوجوانان و بزرگسالان است. موارد آن در زنان بیشتر از مردان است (حدود ۲ به ۱). شیوع آن در کودکان زیر چهارده سال کمتر از ۰.۴ درصد است. نرخ شیوع در افراد مسن تر کاهش مییابد (۰.۷% در بزرگسالان بالاتر از ۶۴ سال ).
به گزارش DSM-5، میانگین سن شروع برای اختلال پنیک در آمریکا ۲۰ تا ۲۴ سالگی است. تعداد اندکی از موارد در کودکی شروع میشوند و آغاز این اختلال بعد از ۴۵ سالگی غیر معمول اما امکان پذیر است. به نظر میرسد که هم در شیوع و هم در نحوه بروز اختلال وحشت زدگی، تفاوتهای فرهنگی وجود دارد. برای مثال، در بعضی کشورهای آسیایی، مثل تایوان، شیوع اختلال وحشت زدگی بسیار پایین است و علت آن احتمالاً استیگمای مربوط به اعتراف و اعلام اختلالات روانی است.
سمپتومهای مختص فرهنگ (مثلاً، تینیتوس، خشکی و درد گردن، سردرد، و جیغ زدن یا گربه کردن غیر قابل کنترل) نباید به عنوان یکی از چهار سمپتومِ مورد نیاز برای اختلال وحشتزدگی به شمار آیند. (tinnitus در لاتین به معنای صدای زنگ زدن در گوش است بدون آنکه محرک خارجی وجود داشته باشد).
معیارهای DSM-5 برای اختلال وحشت زدگی
A: حملات وحشت زدگی مکرر و غیر منتظره. حمله وحشت زدگی عبارت است از ترس شدید (intense fear)، یا ناراحتی شدید (intense discomfort) و ناگهانی، که در عرض چند دقیقه به اوج خود میرسد، و در طی آن، چهار مورد (یا بیشتر) از سمپتومهای زیر روی میدهند:
نکته: افزایش ناگهانی میتواند از یک حالت یا وضعیت آرام، یا از یک حالت اضطراب، شروع شود.
- ۱. تپش سریع و نامنظم قلب، تپش سریع قلب با صدای بلند
- ۲. عرق کردن.
- ۳. لرزیدن.
- ۴. احساس تنگی نفس یا خفگی.
- ۵. احساس گیر کردن چیزی در گلو.
- ۶. درد یا ناراحتی در قفسه سینه.
- ۷. تهوع یا درد در ناحیه شکم.
- ۸. احساس سرگیجه، عدم تعادل، در شرف غش کردن بودن، یا غش کردن.
- ۹. احساس سرد یا گرم شدن بدن.
- ۱۰. پارستِسیاس (paresthesias) (احساس بی حس شدن یا سوزن سوزن شدن بدن).
- ۱۱. مسخ واقعیت (احساس عدم واقعیت) یا مسخ شخصیت (گسسته شدن از خود).
- ۱۲. ترس از از دست دادن کنترل یا دیوانه شدن.
- ۱۳. ترس از مردن.
 B: بعد از حداقل یکی از این حملات وحشت زدگی، فرد به مدت ۱ ماه (یا بیشتر) یکی از موارد زیر یا هر دو را تجربه کرده است:
B: بعد از حداقل یکی از این حملات وحشت زدگی، فرد به مدت ۱ ماه (یا بیشتر) یکی از موارد زیر یا هر دو را تجربه کرده است:
- ۱. نگرانی مکرر و مداوم درباره دوباره روی دادن حملات وحشت زدگی و پیامدهای آنها (مثلا، از دست دادن کنترل، دچار حمله قلبی شدن، یا دیوانه شدن).
- ۲. تغییرات ناسازگارانه و چشمگیر یا معنادار در رفتار که با این حملات مرتبط هستند (مثلا، فرد رفتارهایی در پیش میگیرد تا از حملات وحشت زدگی اجتناب کند. برای مثال، از ورزش کردن یا از قرار گرفتن در موقعیتهای نا آشنا حذر میکند)
C: این اختلال را نمی توان به تأثیر مستقیم یک ماده (مثلا، مواد مخدر مثل کوکائین، آمفتامین ها، کافئین؛ یا داروهای تجویزی، مثل باربیتوراتها) یا یک عارضه پزشکی دیگر (مثلا، هایپرتیروئیدیسم، اختلالات تشنجی، اختلالات قلبی ریوی) نسبت داد.
تفاوت فرهنگی در اختلال وحشت زدگی
در فرهنگهای آمریکای لاتین، در مقایسه با جوامع غربی، روی خود-کنترلی و بازداری هیجانی (جلوی بروز احساسات خود را گرفتن) کمتر تاکید میشود. بنابراین، اختلال وحشت زدگی در آمریکای لاتین، با جیغ زدن، فریاد کشیدن، رفتارهای غیر قابل کنترل، و پرخاشگری، برون ریز میشود.
برعکس، در جوامع غربی، با رنج ناشی از اختلال وحشت زدگی معمولاً از طریق اجتناب و انزوا مقابله میشود. به همین دلیل، وحشت زدگی اغلب با آگورافوبیا همراه است. باید به یاد داشته باشیم که حملات وحشت زدگی ممکن است در تعدادی از اختلالات اضطرابی حضور داشته باشند (مثلاً در فوبیاهای خاص و اختلال اضطراب اجتماعی)، با این حال، در خود اختلال وحشت زدگی تعداد زیادی حملات وحشت زدگی غیر قابل کنترل وجود دارد و جنبه مهم و مشکل آن ترس شدید از این است که مبادا حملات وحشت زدگی دوباره روی دهند (ترس از ترس). همانطور که خواهیم دید، ترس از ترس در نظریههای مربوط به این اختلال نقش اصلی را ایفا میکند.
علل اختلال وحشت زدگی
به علت شدت سمپتوم های فیزیکی اختلال وحشت زدگی، بسیاری از محققان به دنبال علل بیولوژیک گشته اند. اما، معلوم شده است که عوامل پسیکولوژیک(روانشناختی) و شناختی مهمی نیز وجود دارند که به ایجاد و تداوم اختلال وحشت زدگی کمک می کنند.
نظریه های بیولوژیک
هایپرونتیلیشن یا بیش فعالی(hyperventilation): هایپرونتیلیشن یکی از ویژگی های کلی حملات وحشت زدگی است که احتمال دارد جرقه ای باشد برای آغاز یک سری واکنش های خودمختار (واکنش در سیستم عصبی خودمختار) و به یک حمله وحشت زدگی تمام عیار منجر شود. بیش فعالی عبارت است از نوعی تنفس زیاده از حد و بیشتر از نیاز بدن.
این نوع تنفس عمیق تر و سریع تر از تنفس عادی است. هایپرونتیلیشن باعث می شود که غلظت دی اکسید کربن خون کمتر از میزان عادی شود و در نتیجه، PH خون بالا رود. افزایش PH باعث می شود که به سلول های بدن اکسیژن به اندازه کافی نرسد. این کار باعث می شود که در عملکرد دستگاه قلبی و عروقی تغییراتی به وجود آید تا کمبود اکسیژن جبران شود و این تغییرات نیز می توانند علایم حملات وحشت زدگی را تولید کنند.
بعضی تحقیقات، از جمله آزمایشهای چالش بیولوژیک، تا حدی این توضیح را تایید کردهاند. در آزمایشهای چالش بیولوژیک، به شرکت کنندگان هوای غنی شده از دی اکسید کربن میدهند یا کاری میکنند که آنها به هایپرونتیلیشن و در نتیجه، به حمله وحشت زدگی دچار شوند. همچنین، حساسیت به افزایش دی اکسید کربن، یک عامل خطر برای اختلال وحشت زدگی به حساب میآید و نظریههای آژیر خطر خفگی را به وجود آورده است.
اختلال در شبکه نور آدرنالین: این اختلال ممکن است در اثر فعالیت بیش از حد در شبکه نورآدرنالین به وجود بیاید. شواهد نشان میدهند که شبکه نورآدرنالین میتواند به چالشهای بیولوژیک در تولید حملات وحشت زدگی کمک کند، و نیز نشان داده اند که نوراپی نفرین در سمپتومهای اختلال وحشت زدگی نقش دارد. بعضی روان شناسان معتقدند که افراد مبتلا به اختلال وحشت زدگی، در نورونهای GABA نقص دارند.
نظریه های روانشناسی
نظریات روانکاوی: در نظریههای روانکاوانه اختلال پانیک را نتیجه دفاعی ناموفق در برابر تکانههای اضطراب انگیز میدانند. آنچه در گذشته، اضطراب هشدار دهندهی خفیفی بود، به احساس فلج کنندهی تشویش بدل میشود و سپس علایم جسمی کار را یکسره میکند.
حمله های پانیک از نظر نوروفیزیولوژی به منطقه لوکوس سرولیوس مربوط اند، اما شروع پانیک را عموما به عوامل محیطی یا روانشناختی ربط میدهند. جدا شدن از پدر و بیشتر مادر در اوایل کودکی، یا سابقهی سو استفاده جسمی و جنسی، از دلایلی است که ممکن است باعث شود شخص به اختلال وحشت زدگی مبتلا شود.
شرطی سازی کلاسیک: در شرطی سازی کلاسیک محرک شرطی (غیر طبیعی) با یک محرک غیرشرطی (طبیعی) جفت می شود و سرانجام باعث آغاز شدن رفتاری می شود که معمولا با محرک غیر شرطی تداعی همراه بوده است. مثلا بعد از چند بار جفت شدن صدای زنگ (محرک شرطی، غیر طبیعی) با غذا (محرک غیرشرطی طبیعی)، صدای زنگ به تنهایی خواهد توانست یک پاسخ شرطی (مثلا، ترشح بزاق) را آغاز کند.
روان شناسانی که برای توضیح اختلات وحشت زدگی از شرطی سازی کلاسیک استفاده می کنند معتقدند که محرک های درونی (مثلا، تپش سریع قلب) و محرکهای بیرونی (مثلا، آسانسور پر ازدحام، پل هوایی)، که در اولین حملات وحشت زدگی روی می دهند (حملات وحشت زدگی محرک های غیرشرطی هستند)، می توانند به محرکهایی شرطی تبدیل شوند که قادر هستند اضطراب پیش بین (anticipatory anxiety) (پاسخ شرطی) یا حملات وحشت زدگی را آغاز کنند.
علاوه بر آن، یک محرک شرطی (مثلا، تپش سریع قلب) که باعث آغاز وحشتزدگی یا اضطراب پیش بین (پاسخ شرطی) در محیطی می شود که اولین بار تداعی بین محرک شرطی و حمله وحشت زدگی در آن روی داده است، ممکن است به سایر محیط ها تعمیم داده شود.
حساسیت به اضطراب: آنچه درباره ویژگیهای بیماری پانیک آشکار به نظر میرسد این است که افراد مبتلا به آن، وقتی یک محرک (درونی یا بیرونی) را احساس میکنند که ممکن است قریب الوقوع بودن حمله پانیک را نشان دهد، به شدت مضطرب میشوند.
عده ای از روان شناسان معتقدند که بعضی افراد یک سری باورهای غلط دارند و فکر می کنند که حس های بدنی می توانند نشان دهند که به زودی رویدادهای خطرناک و مضری را تجربه خواهند کرد. این باور یا تفسیر شخصی از رویدادها حساسیت به اضطراب (anxiety sensitivity) نامیده می شود و منظور از آن تمایل فرد به ترسیدن از سمپتوم های مربوط به اضطراب (مثلا، افزایش ضربان قلب، عرق ریختن، گرفتگی عضلات، و سردرد) است، زیرا این باور در او نهفته است که این گونه سمپتوم ها پیامدهای منفی به دنبال خواهند داشت (مثلا، حمله قلبی).
فاجعه انگاری حسهای بدن: بعضی روان شناسان معتقدند که حملات وحشت زدگی به این علت روی میدهند که افراد احساسهای فیزیکی خود را به طور فاجعه آمیز تهدید کننده تفسیر میکنند (از کاه کوه میسازند). بسیاری از حسهای بدنی ابهام آمیز هستند. مثلا، تپش نامنظم قلب میتواند به معنای حمله قلبی قریب الوقوع باشد (تفسیر منفی) یا میتواند به این معنا باشد که یکی از کسانی که فرد به شدت او را دوست دارد همین حالا وارد اتاق شده است (تفسیر مثبت). با این حال، افرادی که به اختلال وحشت زدگی یا بیماری پانیک دچار میشوند، معمولاً احساسهای فیزیکی را فاجعه آمیز تفسیر میکنند، یعنی، سوگیری شناختی دارند تا از میان چند تفسیر خود، فاجعه آمیزترین آنها را انتخاب کنند و بپذیرند.
درمان اختلال وحشت زدگی
به علت سمپتوم های فیزیکی و رنج آوری که اختلال وحشت زدگی به همراه می آورد، اولین درمان، دارو درمانی است. هم داروهای ضد افسردگی سه حلقه ای و هم بنزودیازپین ها، در کنترل سمپتوم ها مؤثر واقع می شوند. با این حال، شواهد زیادی نشان می دهند که مواجهه درمانی استانداردشده یا درمان شناختی-رفتاری(CBT) نیز به اندازه داروها (حتی بیشتر) در بلند مدت مؤثر واقع می شوند.
در درمان های مبتنی بر مواجهه(exposure based treatments)، از درمانجو خواسته می شود تا در محیط تحت کنترل و امن آزمایشگاه، شرایطی به وجود آورد تا به حمله وحشت زدگی دچار شود. برای مثال، اگر درمانجو همیشه پیش از حمله وحشت زدگی به طور موقت سرگیجه می گیرد، از او خواسته می شود که در حالت نشسته روی صندلی قابل چرخش آنقدر بچرخد که گیج شود، یا اگر هایپرونتیلیشن جرقه آغازگر است، از فرد خواسته می شود برای مدتی تند و عمیق نفس بکشد.
ویژگی متمایز کننده افراد مبتلا به اختلال وحشت زدگی، ترس آنها از حس های فیزیکی، تفسیر غلط و فاجعه انگاری این حسها، و اثر این مسائل در شروع حمله وحشت زدگی است. بنابراین، در طراحی روان درمانی رفتاری شناختی (CBT) برای اختلال وحشت زدگی، تأکید بر این بوده است که به درمانجویان کمک شود تا باورها و تفسیرهای غلط خود را به چالش بکشند. این کار به دو صورت انجام می گیرد: اصلاح باورهای درمانجویان و به وجود آوردن تجربه هایی که برای از بین بردن واکنش های هیجانی غلط طراحی شده اند.
CBT این موارد را شامل می شود:
- به درمانجویان درباره ماهیت و خصوصیات فیزیولوژیک حملات وحشت زدگی اطلاعات مهم و مفیدی داده می شود؛
- به آنها یاد داده میشود برای کنترل هایپرونتیلیشن چگونه تنفس خود را تنظیم کنند؛
- به آنها کمک می شود تا برداشتها، باورها، و ادراکهای اشتباه و ناکارآمد خود را شناسایی کنند و آنها را تغییر دهند؛ (بازسازی شناختی-cognitive restructuring)؛
- در آزمایشگاه، بعضی حسهای فیزیکی درونی را عمدا ایجاد می کنند تا درمانجویان متوجه شوند که این حسها چه معنایی دارند و به چه چیزهایی مربوط می شوند، و به این ترتیب، ترسشان از بین برود.
- بسیاری از درمانجویان برای اجتناب از حمله وحشت زدگی یک سری رفتارهای ایمنی در پیش می گیرند. رفتارهای “ایمنی” باعث میشوند حملات ادامه پیدا کنند و فرصتی برای این افراد به وجود نیاید که متوجه شوند باورهایشان درباره خطرات و تهدیدات بالقوه اشتباه هستند.
روان شناسان تلاش میکنند از این رفتارهای ایمنی پیشگیری به عمل آورند و آنها را از بین ببرند. رفتارهای ایمنی (اقدامات ایمنی) کارهایی هستند که برای ایمن نگهداشتن خودتان انجام میدهید. مثلاً، برای این که دزد به خانه تان دستبرد نزند، درها را خوب قفل میکنید یا برای این که جانتان به خطر نیفتند، از رفتن به محلههای خطرنام در نیمه شب خودداری میکنید. افراد مبتلا به بیماری پانیک نیز رفتارهای ایمنی در پیش میگیرند و از موقعیتهایی که احتمالا باعث ترسشان میشود دوری میجویند و به همین دلیل ممکن است هرگز برایشان فرصتی پیش نیاید که متوجه شوند این موقعیتها اصلاً ترسناک نیستند.
منابع :
- آسیب شناسی روانی بر اساس DSM-5. گنجی. نشر ساوالان. جلد اول.
- خلاصۀ روان پزشکی کاپلان و سادوک بر اساس DSM-5
🌿 آیا نیاز به مشاوره دارید؟
در مقاطع مختلف زندگی، گفتوگو با یک مشاور میتواند مسیرتان را روشنتر کند.
جهت رزرو وقت مشاوره حضوری یا آنلاین، با ما در ارتباط باشید.

